 Supraventriküler taşikardi (SVT) sürdürebilmek için atriyum veya atriyoventriküler nodun tamamı veya birparçasını gerektiren taşikardi olarak tanımlanır.
SVT gündelik hayatta en sık karşılaşılan aritmi grubudur. QRS kompleksi iletimin AV nod ve His-Purkinje sistemi üzerinde olduğundan genellikle dardır (< 120 msn),
fakat bazen daha önceden mevcut olan veya hıza bağımlı dal blokları veya aksesuar yollara bağlı preeksitasyon nedeniyle QRS kompleksleri geniş olabilir.
Supraventriküler taşikardi (SVT) sürdürebilmek için atriyum veya atriyoventriküler nodun tamamı veya birparçasını gerektiren taşikardi olarak tanımlanır.
SVT gündelik hayatta en sık karşılaşılan aritmi grubudur. QRS kompleksi iletimin AV nod ve His-Purkinje sistemi üzerinde olduğundan genellikle dardır (< 120 msn),
fakat bazen daha önceden mevcut olan veya hıza bağımlı dal blokları veya aksesuar yollara bağlı preeksitasyon nedeniyle QRS kompleksleri geniş olabilir.
Bu grup ritm bozukluğunun sıklığı 1000 insanda 1-3 dür. Prevalans kadınlarda iki kat daha fazladır ve yaşla artmaktadır. AVNRT en sık düzenli reentran SVT dir. Daha sık orta yaş ve üzerinde gözlenirken, genç hastalaraksesuar yollara bağlı SVT ye daha yatkındırlar. En sık düzensiz SVT ise Atriyal Fibrilasyondur (AF). Paroksismal SVT’ler sıklıkla yapısal kalp hastalığı olmayan hastalarda görülür ve nadiren ani kardiyak ölüme neden olurlar.
Semptomlar değişkendir ve altta yatan kalp hastalığı varlığına, ventriküler cevabının hızına ve hastanın genel durumuna bağlıdır. Tipik olarak çarpıntıyı, kalbin hızlıca veya titreyerek artması hissini içerir. Birkaç saniye veya dakika olabileceği gibi saatlerce de sürebilir. Ara sıra, hastalarda nefes darlığı, hava açlığı, göğüste baskı veya ağrı olabilir. Bazen hastalar gözkararması veya baş dönmesi hissedebilirler, nadiren presenkop veya senkop gelişebilir.
AV NODAL REENTRAN TAŞİKARDİ
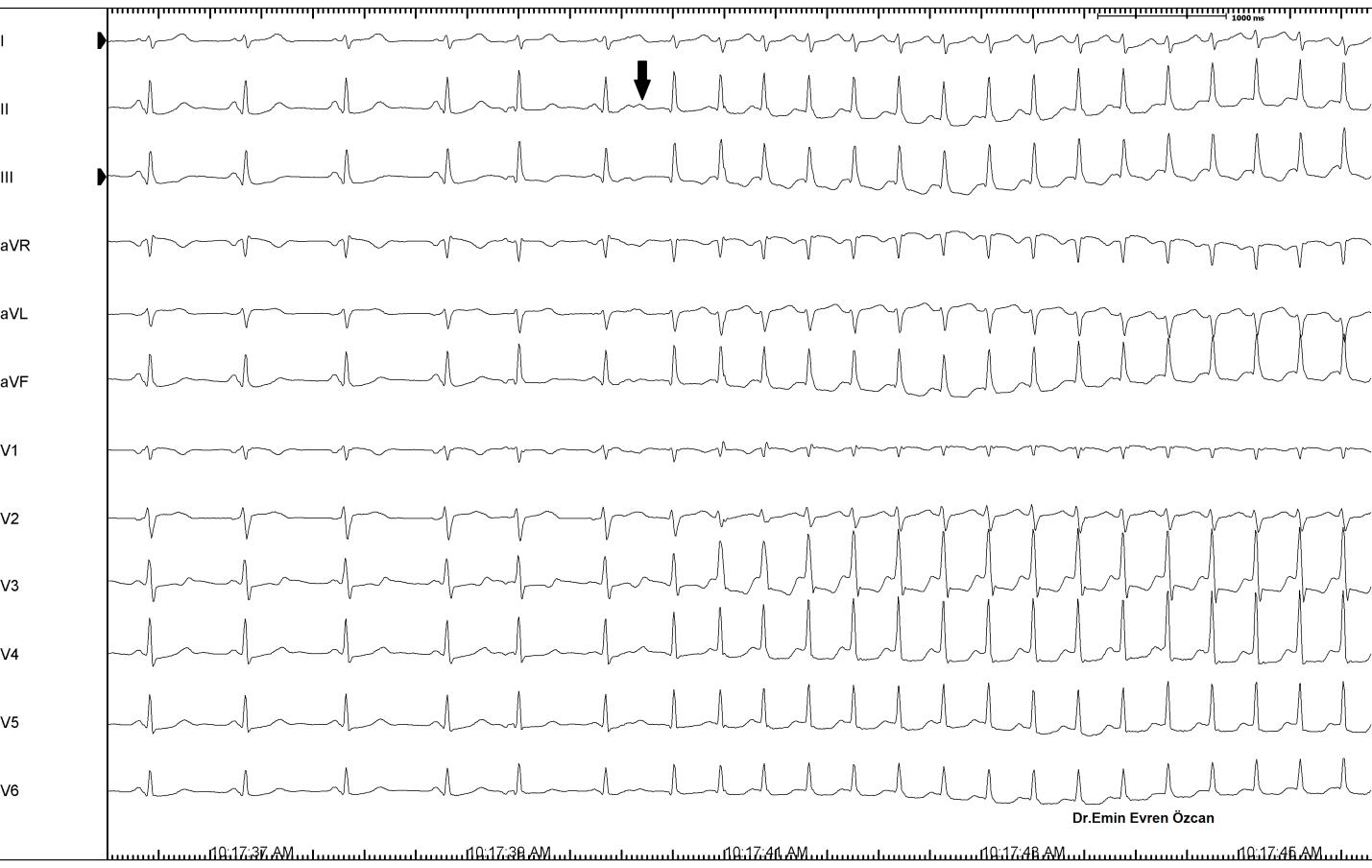
AVNRT hızlı, düzenli, dar QRS’li taşikardi ile başvuran hastaların %50-60’ında gözlenir ve düzenli SVT lerin en sık nedenidir. AVNRT’li hastaların çoğu genç sağlıklı bayan ve yapısal kalp hastalığı olmayan bireylerdir. AVNRT, kalp hızı 150–250/ dk arasında olan düzenli dar QRS ‘li taşikardi ile karakterizedir. Reentri bölümünde örnek olarak AVNRT mekanizması ayrıntısı ile anlatılmıştı. Orda da belirttiğimiz gibi atriyumlar, ventriküller ile eş zamanlı fakat ters yönden uyarıldığından, QRS içesinde yada hemen sonunda, inferiyor derivasyonlarda negatif olan p dalgaları gözlenir (şekil 4).

Şekil 4: Kendiliğinden atriyal erken vuru ile başlayan bir AVNRT EKG’si. Atriyal erken vuru (ok) sonrası PR intervalinin uzadığına (jump) ve taşikardinin başladığına dikkat ediniz. V1 de gözlenen QRS’in hemen sonuna denk gelen retrograd p dalgaları (rSr’ paterni) AVNRT için tipiktir.
PREEKSİTASYON – WOLFF PARKİNSON WHİTE SENDROMU- AV REENTRAN TAŞİKARDİ
Normalde atriyum ve ventriküller fibröz bir yapı ile birbirlerinden yalıtılmışlardır. Atriyumlardan ventriküllere elektriksel ileti
sadece AV nod üzerinden olur (şekil 1). AV noda gelen uyarı yavaşlayarak ventriküle iletilir. Bu gecikme EKG de PR segmentini oluşturur.
Aksesuar yollar atriyumlar ile ventriküller arasındaki yalıtımı bozan, özelleşmemiş miyokard fiberleridir. AV bileşkenin sağ veya sol tarafında
yerleşmiş olabilirler.Konjenitaldirler. Atriyum ve ventrikülleri birleştiren ileti dokusunun ekstra dallarıdır. AV nod aksine kendilerine gelen
uyarıları yavaşlatmadan ventriküle iletirler. Aksesura yol varlığında ventriküllerin depolarizasyonu her iki yoldan olduğundan PR segmenti kısalır
(küçüktür -120ms) ve bazı derivasyonlarda yayvan ve yavaşca artan QRS başlangıcı
(delta dalgası)gözlenir (şekil 5). QRS genişliği 120 ms’nin üzerindedir.
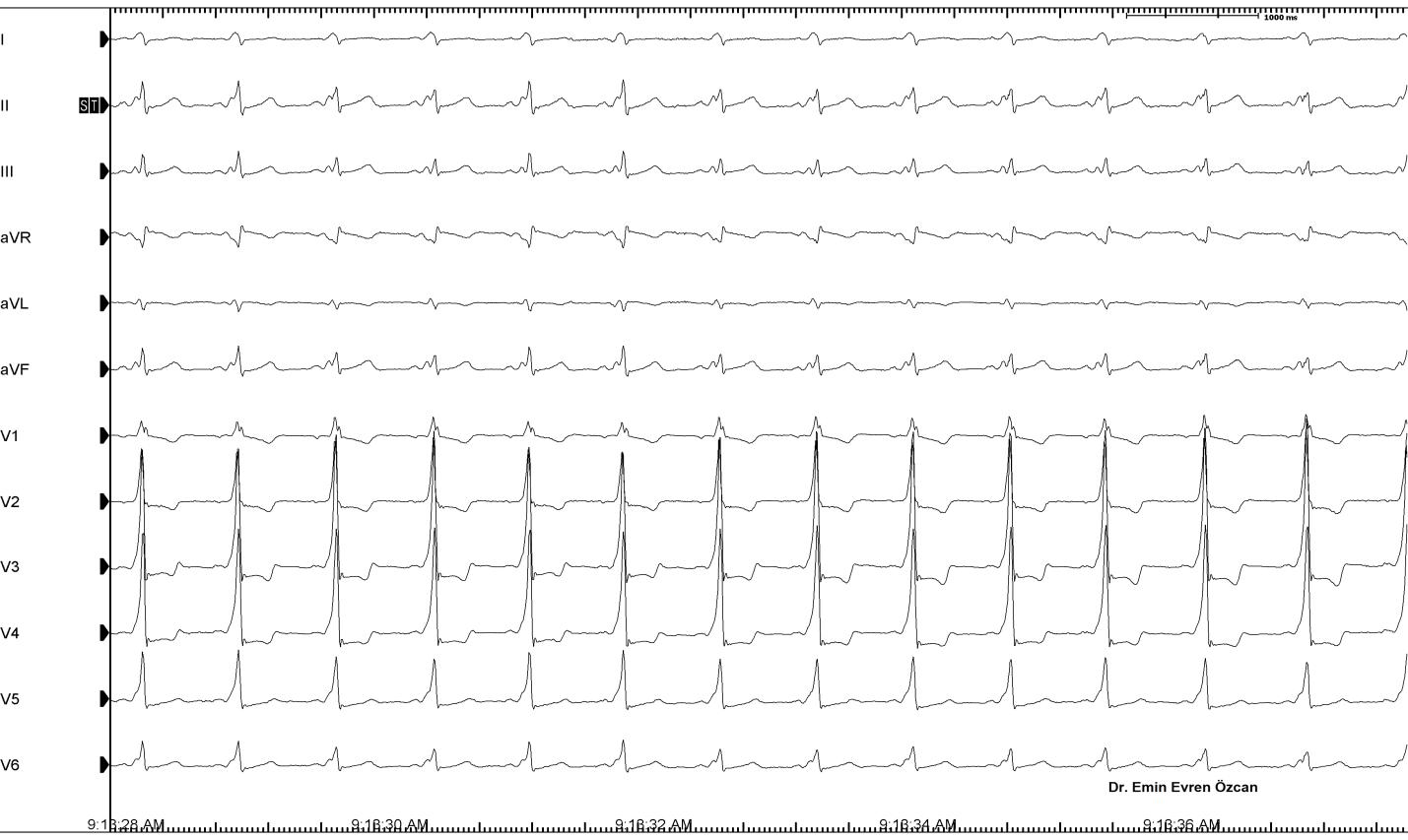
Şekil 5: Sol taraf aksesuar yolu olan hastanın yüzey EKG’sinde delta dalgalarına dikkat ediniz. Delta dalga morfolojisi aksesuar yolun yerine göre değişiklik gösterir. Bu hastada sol tarafta olduğundan, sol ventrikül daha önce depolarize olmakta ve sinüs ritminde sağ dal bloğuna benzer QRS morfolojisine neden olmaktadır. Ortodromik taşikardi sırasında ise, ventriküller sadece His purkinje sistemi tarafından depolarize edilir ve uyarılar aksesuar yol üzerinden ters yönde atriyumlara iletilir. Bu nedenle ortodromik AVRT’lerde delta dalgası gözlenmez. Antidromik taşikardilerde ise tam tersi maksimal preeksitasyon gözlenir.
Bu patern ventriküllerin hem aksesuar yol hemde AV nod His purkinje sistemi üzerinden aktivasyonunun birleşmesi sonucu oluşur. Prevalansı genel toplamda %0,1–0,3 arasındadır. Erkeklerde kadınlara oranla iki kat daha fazla görülür. Wolff-Parkinson-White sendromu terimi, EKG’ de preeksitasyon ile birlikte paroksimal taşikardi atakları olan hastalar için kullanılır.
WPW sendromunun en sık belirtisi SVT’dir. AV reentran taşikardi halkası genellikle AV nod üzerinden ventriküllere iner ve aksesuar yol üzerinden atriyumlara geri çıkar. Ortodromik (normal ileti ile aynı yönde dönen) taşikardi olarak adlandırılan bu formda QRS genişliği sinüs ritmindekinin aksine daralmış olarak gözlenir (Ventriküller sadece AV nod üzerinden uyarılır. Taşikardi sırasında elektriksel ileti ventrikülden atriyuma doğrudur).
Nadiren (%10) iletim aksesuar yol üzerinden antegrad ve AV nod üzerinden retrograd olacak şekilde ters yönde bir yol izleyebilir. Antidromik (normal ileti ile aynı yönde dönen) taşikardi olarak adlandırılan bu formda ventrikülertamamen aksesuar yol ile aktive olur ve geniş QRS kompleksli bir taşikardi oluşur.Bu geniş QRS’li taşikardiler VT ile karışabilir. Atriyal flatter ve atriyal fibrilasyon (AF) WPW sendromlu hastalarda daha sık oluşur. Bu hastalarda AF gelişiminin AVRT nin dejenerasyonuna bağlı olduğu düşünülmektedir.
AV nod özelleşmiş kas dokusudur ve seçici ileti özelliği gösterir. Dekremental ileti denilen bu özellik AV noda gelen uyarılar
hızlandıkça AV nod iletisinin yavaşlaması anlamına gelir. Böylece atriyumlardan kaynaklanan AF gibi çok hızlı aritmilerin aynı hızla
ventrikülere iletilmesi engellenmiş olur. Aksesuar yolların AV nod gibi dekremental ileti özellikleri olmadığından atriyal flatter ve fibrilasyon
sırasında venrikül yanıtları çok hızlı olabilir, nadir durumlarda VF’yeneden olabilir (şekil 6).Bu mekanizma ile senkop veya ani ölüm meydana gelebilir.
Preeksitasyonlu taşikardilerde AV nod üzerinden iletiyi bloklayan ilaçlar
(Verapamil, digoksin gibi) aksesuar yol üzerinden iletiyi artırarak VF’ye yol açacaklarından kullanılmamalıdırlar.
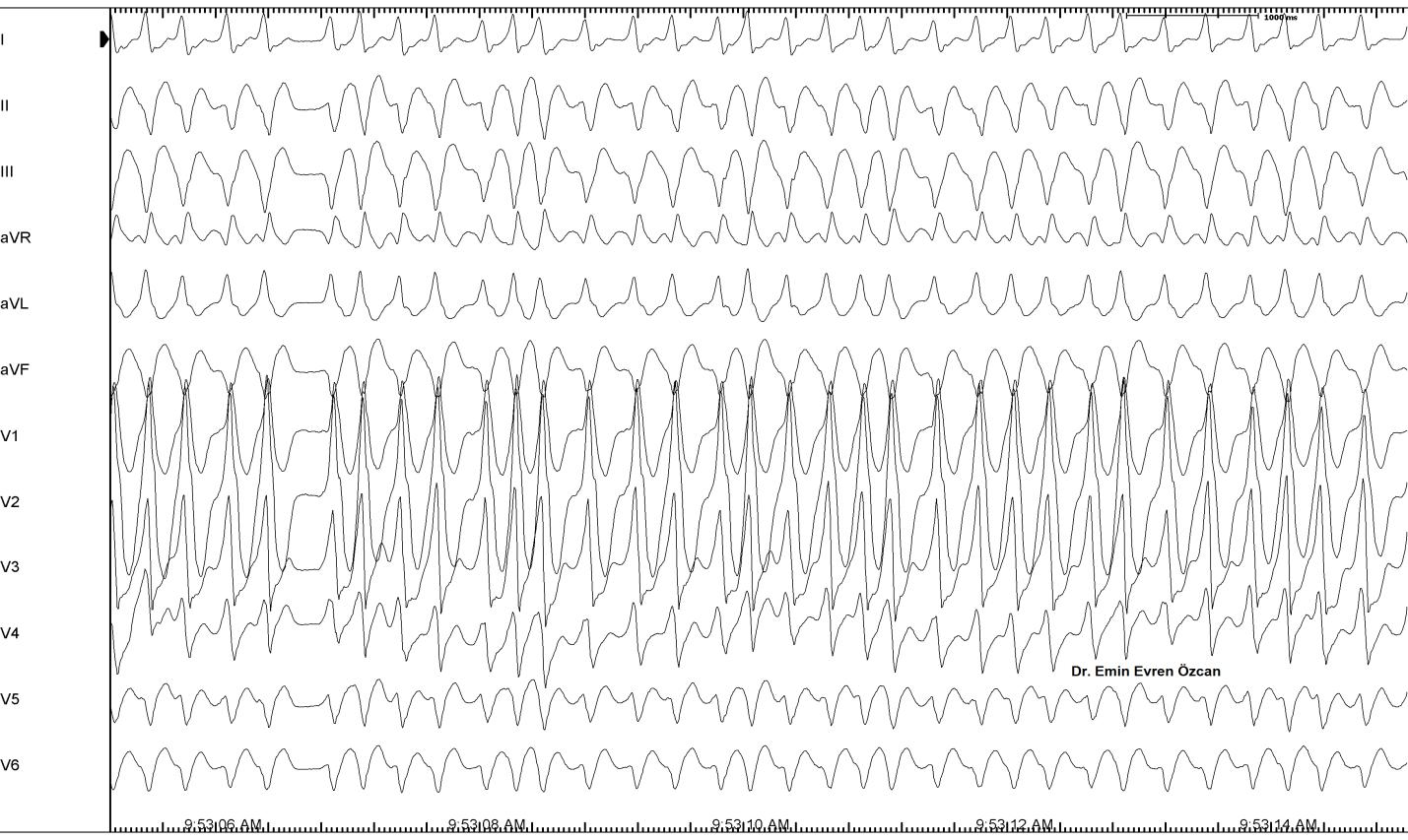
Şekil 6: Bir WPW hastasında gelişen AF sırasında gözlenen FBI taşikardi (Fast-Broad-Irregular)(Hızlı-Geniş-Düzensiz). Aksesuar yolların dekremental ileti özellikleri olmadığından, atriyal aritmiler hızla ventriküllere iletilir ve VF’ye neden olabilir.
Yüzey EKG’de delta dalga morfolojileri aksesuar yolun lokalizasyonu hakkında ipuçları sağlayabilir. Aksesuar yol sadece retrograd olarak iletir ise, yüzey EKG de görülmez ve bu yüzden gizli (concealed) olarak adlandırılırlar. Bu hastalarda doğal olarak sadece ortodromik AVRT gözlenir.
SİNÜS NODAL REENTRAN TAŞİKARDİ
Sinüs nodal reentran taşikardi (SNRT) sinüs nodu içindeki veya yakınındaki bir reentri halkasına bağlıdır. Bu nedenle aniden başlar ve sonlanır. Kalp hızı genellikle 100–150/dk arasındadır. Elektrokardiyografik olarak, P dalgaları sinüs p dalgaları ile aynıdır veya çok benzerdir.
UYGUNSUZ SİNÜS TAŞİKARDİSİ
Uygunsuz sinüs taşikardisi fizyoloji stres veya metabolik bozukluklar gibi sekonder nedenler olmaksızın hızlanmış sinüs ritmidir. Sinüs nodunun artmış otomasitesine veya sinüs noduna yakın bir otomatik atrial fokusa bağlı olduğu düşünülmektedir. Sağlıklı bireylerde özelliklede kadınlarda tanımlanmıştır. Hastaların hafif egzersize abartılı kalp hızı yanıtı vardır. Bu anormallik sinoatriyal otomasitenin sempatik veya vagal kontrol defektine veya entrensek kalp hızı anormalliğine bağlı olabilir. Uygunsuz sinüs taşikardisi genellikle süreklidir (incessant) ve yavaş yavaş başlar ve sonlanır, fakat nadiren paroksismalde olabilir.
ATRİYAL EKSTRA SİSTOL
Atriyumlar içerisinde sinüs nodundan başka bir odaktan kaynaklanan erken uyarıdır. Sinüs kaynaklı P dalgasından daha erken beliren farklı morfolojide P dalgası ile karakterizedir. Genellikle semptoma neden olmaz ve tedavi gerektirmez.
ATRİYAL TAŞİKARDİ
Atriyal taşikardi (AT) erişkin popülasyonda nadir görülen bir aritmidir. Farklı atriyal anatomik yapılara bağlı olarak birçok farklı mekanizma (anormal otomatisite, tetiklenmiş aktivite ve reentri) rol oynayabilir. Elektrokardiyografik olarak AT, farklı P dalga morfolojisi ve 150–200/dk arası atriyal hız ile karakterizedir. Başlangıçta bazen, hafif hızlanmayla sonuçlanan ısınma (warm up) gözlenebilir.AT odağı atriyumları farklı noktadan depolarize ettiğinden P dalga morfolojisi sinüs ritminden farklıdır. P dalgaları arasındaki izoelektriksel hat, atriyal flatterin tersine genellikle her derivasyonda mevcuttur. Taşikardi siklusunu etkilemeden AV blok olabilir
MULTİ FOKAL ATRİYAL TAŞİKARDİ
Üç veya daha fazla morfolojide (farklı odaklar) p dalgaları ile tanı konur. Sıklıkla kronik obstrüktif akciğer hastalarında görülür. PR ve RR süreleri düzensizdir. Sıklıkla AF’ ye dejenere olur.
ATRİYAL FLUTTER
Atriyal flatter (AFL) genellikle paroksismal olan, süresi saniyeler ile saatler arasında değişen, organize makroreentran aritmidir. AFL sırasında atriyum hızı genellikle 250-300/dk arasındadır. Ventrikül hızı ise 2:1 oranındadır (150/dk). Atriyal hızın göreceli olarak daha yavaş olduğu veya AV iletinin artmış sempatik tonusa veya antikolinerjik ilaçlara bağlı olarak hızlandığı bazı vakalarda 1:1 oranından geçiş görülebilir.
Akut olarak, hastalar nefes darlığı, çarpıntı, terleme, gözkararması ve halsizlikten şikayet ederler. Hastalar ayrıca kapalı AV kapaklara karşı hızla kasılan atriyumlarda artan atriyal basınç sonucu açığa çıkan atriyal natriuretic faktör(ANF) nedeniyle poliüriden şikayet edebilirler. AFL ayrıca egzersiz intoleransı, kalp yetmezliğinde kötüleşme ile ortaya çıkabilir. Hastalar ventriküler hızın yüksek olduğunda ve/veya AFL beraberinde AF epizodları olduğunda semptomatik olmaya daha yatkındırlar. AF hastalarının %25’inde AF ile birlikte AFL olabilir.
AFL nin tanısı genellikle 12 derivasyon yüzey EKG’ de DII, DIII, aVF ve V1’de ‘’testere dişi’’ şeklindeki flatter dalgalarının tanınması ile konur (şekil 7). Flatter dalgalarını ayırt etmenin zor olduğu durumlarda AV nodu bloke eden ilaçlar (ör: adenozin ve diltiazem) QRS komplekslerini aralar. Vagal manevralarda (Valsalva veya karotis sinüs masajı) flatter dalgalarını tanıyacak kadar kalp hızını yavaşlatmada yardımcı olabilir. Tipik flatterde testere dişi dalgalar inferior derivasyonlarda negatif, V1 de pozitiftir.
Atriyal flatterler uyarılamayan anatomik veya fonksiyonel bariyerler etrafında dolaşırlar. Re-entri halkaları flatterin tipine göre triküspid anulus, mitral anulus, superior vena kava (SCV) ve inferior vena kavanın (IVC) orifisleri, pulmoner venler, koroner sinüs gibi anatomik engeller içerir.
Tipik flatter olarak da adlandırılan, sağ atriyal ‘’kavatriküspid istmus’’ bağımlı saat yönünün tersine dönen’’ atriyal flatter,
AFL vakalarının %90’ını oluşturur. Inferiyor vena kava ile triküspid kapak anulusu arasında kalan istmus, bu reentri halkasındaki yavaş ileti
yolunu temsil eder. EKG bulguları inferior derivasyonlarda negatif testere-dişi dalgalar ve V1’de pozitif olupV6’da negatife değişim gösteren dalgalardır.
Sol ön oblik (LAO) perspektifde görüntülendiğinde sağ atriyumun arka ve septal duvarından yukarı; anterior ve lateral duvarından aşağı doğru yayılır. Bu halka kesilene kadar saat yönüne ters yönde devam eder (Şekil) Nadiren aynı reentri halkası üzerinden fakat ters yönde dönebilir ve
kavatriküspid istmusbağımlı saat yönünde dönen atriyal flatter olarak tanımlanır.
Şekil 7: ‘’Kavatriküspid istmusbağımlı saat yönünün tersine dönen’’ tipik atriyal flatter olgusunun ablasyon sırasında sinüs ritmine dönüşü. Atriyal flatterler genellikle ilaca dirençli olmakla birlikte ablasyon tedavisine iyi yanıt verirler. Tipik atriyal flatterde başarı oranı %95-98 olup ciddi komplikasyon oranı %1’in altındadır.
Kavatriküspid istmusdışındaki bölgelerde de makro re-entri halkaları oluşabilir. Cerrahi skarlara bağlı flatterler, mitral anulus etrafında dönen sol atriyal flatter bunlara örnektir. Reentri halkasının yönüne göre EKG’de farklı P dalga morfolojisi gösterirler.
SULPRAVENTRİKÜLER TAŞİKARDİLERİN TEDAVİSİ
AVNRT ve AVRT nin ikiside AV nodu içeren ve devam edebilmek için ona ihtiyaç duyan reentran taşikardilerdir. PSVT vakalarının çoğunluğunu oluştururlar. Bu nedenle ilaçlar veya manevralarla AV nod iletisinin engellenmesi hemodinamik olarak kararlı hastaların tedavisinin başlıca dayanağıdır. Hemodinamiyi bozan hızlı taşikardisi olan, hipotansif hastalarda, pulmoner ödem veya iskemik göğüs ağrısına yol açtığı durumlarda acilen ‘’senkronize kardiyoversiyon’’ uygulanmalıdır.
Vagal manevra, özelliklede karotis sinüs masajı taşikardiyi sonlandırmak ve ayırıcı tanı için faydalı bir araçtır. AV bloğa rağmen taşikardinin devam etmesi ve P dalgaları arasındaki izoelektriksel hat AT için tipiktir. AFL’de ise QRS dalgalarının arası açılır ve testere dişi şeklindeki dalgalar daha net ortaya çıkar. Emboli kaynaklı inme riski nedeniyle karotis sinüs masajı uygulanmadan önce karotis üfürümleri ekarte edilmelidir.
Eğer manevralar yetersiz kalır ise, ilk olarak intravenöz adenozin denenmelidir. endojen nükleoziddir. Çok kısa etkili (yarı ömrü 10 s) endojen nükleoziddir. AV nod iletisini ve sinüs nod otomatisitesini geçici olarak bloklar. Adenozin AVNRT vr AVRT lerin % 90’ının sonlandırır. Ayrıca sinüs nod reentrisinde ve nadiren krista terminalis civarından köken alan otomatik atriyal taşikarde de etkilidir. Kısa etki süresinden dolayı SVT-VT ayrımında da kullanılır. Adenozinin tipik yan etkileri kızarma, göğüs ağrısı ve baş dönmesini içerir. Çok kısa yarı ömründen dolayı bu etkiler geçicidir.
Beta blokerler ve kalsiyum kanal blokerleri taşikardiyi yavaşlatmak veya sonlandırmak için kullanılabilirler, fakat ikinci seçenek ajanlardır. Dijital glikozitler yavaş başlayan etkiye sahiptirler ve akut tedavi için kullanılmamalıdırlar. Bu ilaçlar taşikardiyi sonlandırmada yetersiz kalırsa veya taşikardi tekrarlarsa, transvenöz geçici kalp pili ile yapılan atriyal veya ventriküler pacing taşikardiyi sonlandırmak için kullanılabilir.
Atriyal taşikardinin esas tedavisi altta yatan hastalığa yöneliktir. Kullanılıyor ise dijitalin kesilmesi, varsa elektrolit anormalliklerin düzeltilmesi etkili olabilir. Antiaritmikler genellikle bu tip aritmilerde etkisizdir.
Akut tedavi sonrası yaklaşım aritminin tipi, sıklığı, süresi ve yapısal kalp hastalığı olup olmamasına göre bireyselleştirilmelidir. İlaç tedavisi kararlaştırılan hastalarda tedaviye risk-fayda oranı sınıf IA ve IC antiaritmik ajanlara göre daha makul olan kalsiyum kanal blokerleri, betabloker gibi ajanlar tercih edilmelidir. SVT tedavisi için kateter ablasyonu başarı oranı yüksek, komplikasyon oranları düşük bir tedavi seçeneğidir. Ayrıntılarına elektrofizyolojik çalışma ve ablasyon bölümünde değinilecektir.
ATRİYAL FİBRİLASYON
AF en sık rastlanan sürekli supraventriküler taşiaritmidir. AF’ de total mortalite hızı, sinüs ritmi ile karşılaştırıldığında iki kat daha yüksektir ve altta yatan kalp hastalığının ciddiyeti ile koraledir. Bu nedenle değerlendirilen hastalarda epidelmiyoloji, risk faktörleri, sınıflandırma ve mekanizmanın aydınlanması hayati önem taşır.
AF önce kısa süreli ataklar şeklinde başlar, giderek atakların süresi ve sıklığı artar, en sonunda kalıcı olur. AF’nin mekanizması henüz tam olarak aydınlatılamamıştır ve multifaktöriyel görünmektedir. AF ataklarının çoğunlukla, sol atriyuma açılan pulmoner venlerdeki aritmi odakları tarafından tetiklendiği gösterilmiştir. Fakat pulmoner ven dışı odaklardan da kaynaklanabilir. Dilate atriyum, skar ve fibrozis AF için uygun bir substrat sağladığı gözlenmiştir. AF hastalığı ilerleyici bir süreçtir ve atriyumlarda neden olduğu elektroanatomik yeniden şekillenmeler nedeniyle giderek kalıcı bir hal alır. AF sınıflandırması hastalığın bu süreçteki yeri hakkında bilgi verir.
AF sınıflandırması:
- Paroksismal: Başlangıcından sonraki 7 gün içerisinde kendiliğinden sonlanan AF. Çoğu AF atağı 24 saatten kısı sürer.
- Persistant: Başlangıcından 7 gün içerisinde kendiliğinden sonlanmayan ve elektriksel veya farmakolojik olarak sonlanan AF.
- Permenant: Kardiyoversiyonun başarısız olduğu veya denenmediği AF.
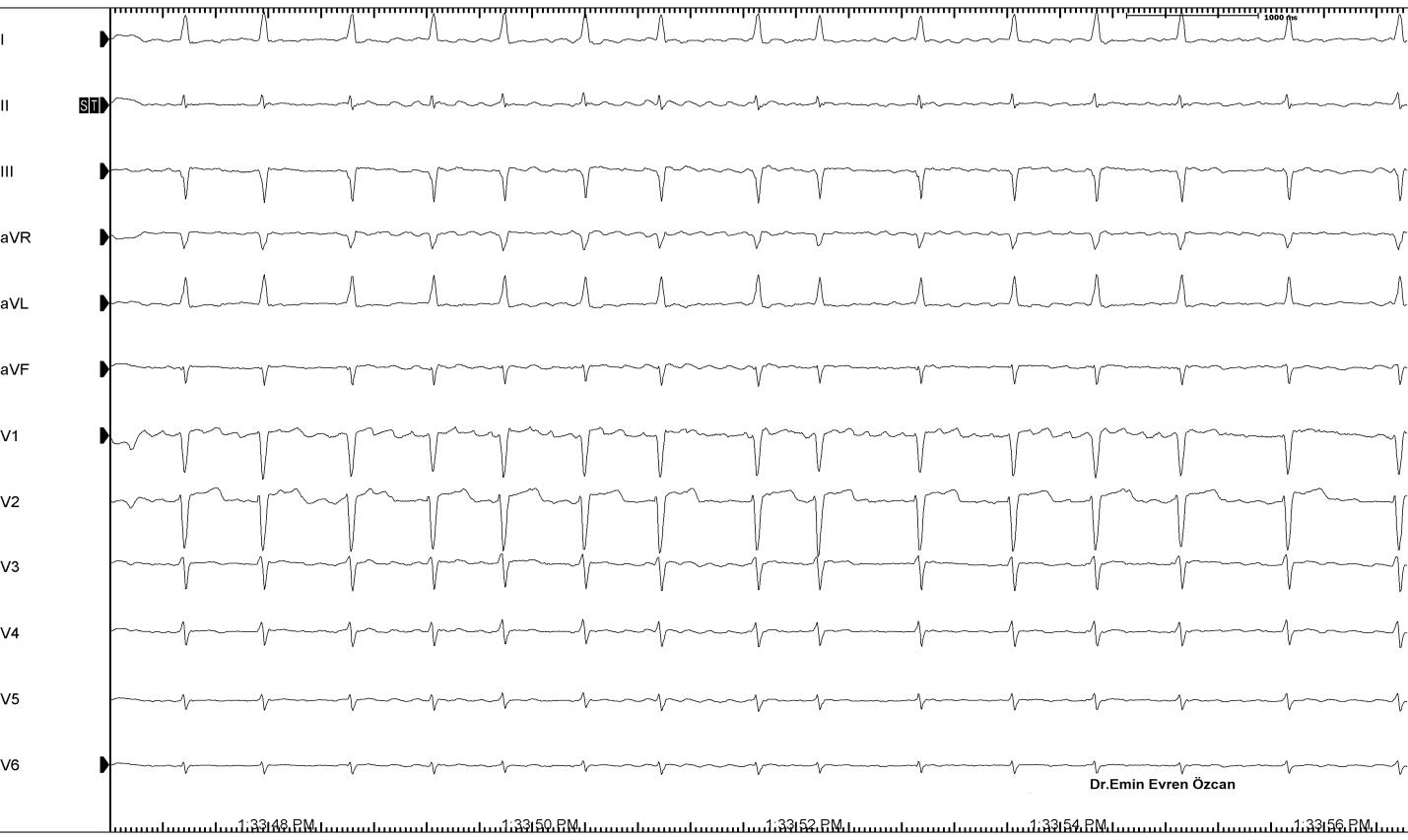
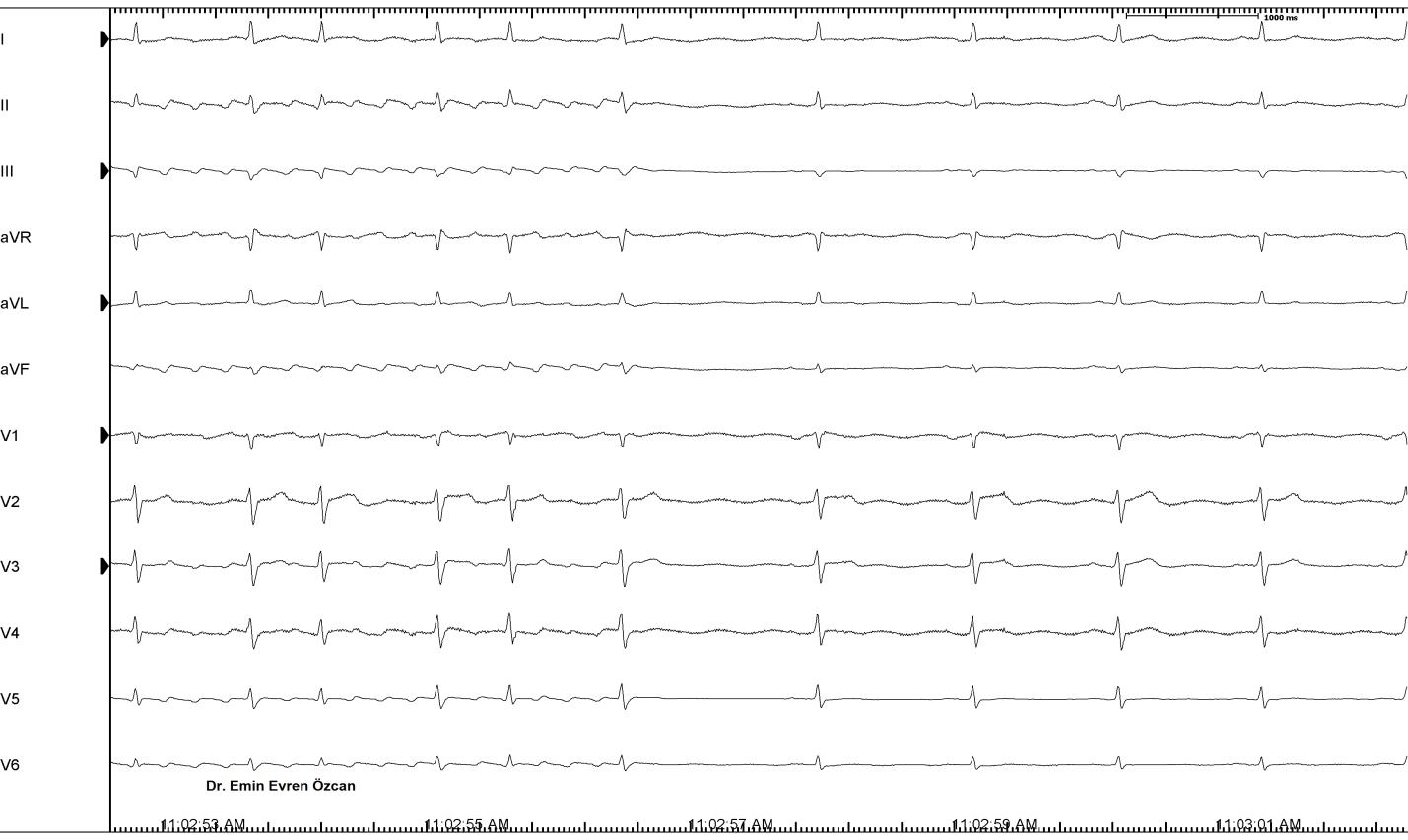
Şekil 8: Paroksismal AF öyküsü olan hastanın çarpıntı sırasında çekilen EKG’si.
AF’si olan hastalar çarpıntı, halsizlik, baş dönmesi, presenkop, nefesdarlığı ve daha nadiren göğüs ağrısı ve senkop şikayetleri ile başvururlar.
Bazı hastalar özellikle de permenant olanlar semptom belirtmeyebilirler. Hastanın semptomları AF’nin başlangıç şekline, AF atağının süresine, ventriküler
yanıtına (kalp hızı) ve altta yatan kalp hastalığının ciddiyetine bağlıdır.
Fizik muayene sırasında düzensiz kalp atışları ve pulsus defisit saptanabilir.
AF tedavisi hız kontrolü, ritm kontrolü ve antikoagulasyonu içerir.
Hız Kontrolü
Hız kontrolünde amaç AF’yi sonlandırmak değil AV nod üzerinden iletiyi yavaşlatarak ventrikül hızını düşürmektir. Kalp yetersizliği olmayan asemptomatik veya hafif semptomlu hastalarda tercih edilir. Digoksin, beta-blokerler ve kalsiyum kanal blokerleri (non-dihjdropyridine) gibi AV nod iletisini yavaşlatan ajanlar kullanılır. Sınıf I veya III antiaritmik ilaçlar (sotalol, amiodaron, propafenon) ventriküler hız kontrolü için nadiren tercih edilir. Hız kontrolünün yetersiz kaldığı, ritm kontrol stratejilerinin ise başarısız olduğu veya uygulanamadığı hastalarda AV nod ablasyonu ve kalp pili implantasyonu uygulanabilir.
Ritm Kontrolü
Ritm kontrol stratejisi yeni tanı konmuş AF’ lerde ve semptomatik hastalarda ilk tercih strateji olmalıdır. Atriyumların fibrile olması ile birlikte, kontraksiyonlar durur ve trombüs oluşumu ile sonuçlanabilecek staz başlar. Bu nedenle tromboemboli riski yüksektir. Sinüs ritmine döndürülmeden önce, özellikle AF’nin 48 saatten uzun olduğu durumlarda tranözofagial eko ile atriyum içersinde trombüs oluşumunun ekarte edilmesi gerekir .
Kardiyoversiyon işlemi farmakolojik ( antiaritmik ilaçlar) veya elektriksel (DC CV) olarak yapılabilir. Hemodinaminin bozuk olduğu durumlarda acilen elektriksel kardiyoversiyon uygulanmalıdır.
Kardiyoversiyon sonrası sinüs ritminin korunması sıklıkla antiaritmik ilaç gerektirir. Sınıf IA (kinidin, prokainamid, disopiramid), IC (flekainid, propafenon) ve III ( sotalol, amiodaron, dofetilid) sinüs ritmini korumada etkili antiaritmik ajanlardır. Tekrarlayan AF atakları olan ve antiaritmik tedavinin başarısız olduğu hastalarda AF ablasyonu önemli bir tedavi seçeneğidir.
Tromboemboliden Korunma
Daha önce belirtildiği gibi AF artmış trombolik olay ve inme riski ile ilişkilidir. AF yaşlı hastalarda inmenin en sık nedenlerinden biridir ve
kardiyojenik inmenin en sık nedenidir. İnme için risk faktörü olan hastalarda mutlaka antikoagulasyon uygulanmalıdır.
Paroksismal AF hastaları, sinüs ritminde olsalar bile inme riski devam eder ve antikuagulasyonları gereklidir.
AF’ de inme için başlıca risk faktörleri:
- Kalp Yetersizliği
- TİA veya geçirilmiş inme
- Diabet
- Hipertansiyon
- 65 yaş üstü
- Prostetik kapak
- Bayan cinsiyet
- Periferik damar hastalığı
- Tirotoksikoz
- Dilate sol atriyum